¿Qué es el gluten?
El gluten se trata de un conjunto de proteínas presentes en las semillas de algunos cereales como son el trigo, centeno, cebada, espelta, kamut, triticale… además de encontrarlo en alimentos derivados o realizados con estos cereales.
En cuanto a la avena, seguramente os habéis preguntado si tiene o no tiene gluten, pues bien, se trata de un cereal que por su composición es libre de gluten.
El “problema” es debido a que en plantas industriales donde se manipula la avena, normalmente también se trabaja con otros cereales que sí llevan gluten, por lo que se suele producir contaminación cruzada y en personas celiacas, alérgicas o sensibles al gluten es importante tener en cuenta que la avena debe ir certificada como “libre de gluten”.
También es cierto que tiene ciertas proteínas muy similares a las proteínas del gluten y pueden dar lugar a cierta reacción en personas con mayor sensibilidad, por lo que habría que valorar cada caso individualmente.
En SANUDIET disponemos de copos de avena sin gluten, (además de otros productos aptos para personas que tienen que evitar su consumo) que podéis encontrar tanto en tienda física como en tienda online → www.farmaciabonnin.com

En una amplia mayoría de la población, el consumo de gluten pasa desapercibido y lo normal es no tener ningún tipo de sintomatología asociada a su consumo.
Pero entonces… ¿Por qué le tenemos tanto “miedo” al gluten?
Como hemos visto anteriormente, el gluten se trata de una proteína, y como tal debería digerirse descomponiéndose en péptidos de menor tamaño y en aminoácidos que puedan ser absorbidos en la barrera intestinal para pasar al torrente sanguíneo.
En el caso de las proteínas del gluten, esto no ocurre del todo así, ya que se trata de una proteína muy compleja que nuestro cuerpo no está preparado genéticamente para digerir; de modo que, ciertos péptidos de mayor tamaño se quedan en el intestino y no pueden ser absorbidos. Si fuese tan fácil como excretarlos a través de las heces no habría mayor problema, ¿no?
El problema aparece cuando el consumo de gluten en abundancia (y a través de cereales de no muy buena calidad) acompañado de unos malos hábitos hace que se produzca una pequeña inflamación a nivel intestinal, debido en parte a la acumulación de ciertos péptidos y residuos de la digestión del gluten en el intestino. Es el caso de las gliadinas que aumentan por ejemplo la expresión de una proteína llamada zonulina, relacionada con un aumento de la permeabilidad intestinal (imagen), haciendo que puedan pasar al torrente sanguíneo moléculas más grandes que no deberían de pasar en situaciones normales. Nuestro cuerpo detecta estas moléculas como agresores externos, desencadenando una respuesta inmunitaria y un aumento de la inflamación.
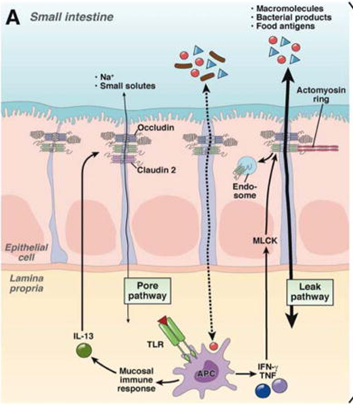
No quería dejar de mencionar que existen causas de riesgo de aumento de la permeabilidad intestinal a parte de la ingesta de gluten, como son: estrés, medicación, patologías inflamatorias o autoinmunes, sedentarismo, lactancia artificial, contaminantes ambientales, sueño, hábitos alimenticios, obesidad… entre otros.
La cara visible de la respuesta de nuestro organismo a esta “agresión externa” suele cursar con cierta sintomatología a nivel digestivo (hinchazón, dolor abdominal, gases, daño en la mucosa intestinal…) o sistémico (dolor de cabeza, cansancio, malestar, rosácea…). Esto puede ocurrir en personas que sean más predispuestas genéticamente, personas con mayor sensibilidad, con patologías digestivas o que cursen con inflamación o personas que tenga comprometida de alguna manera su función inmunitaria (ej.: hipotiroidismo autoinmune…).
También es importante mencionar la celiaquía; en ese caso, se trata de una patología autoinmune con una base genética, en la que nuestro cuerpo no es capaz de digerir el gluten, lo detecta como un agresor externo y genera reacción inmunitaria ante su consumo con un aumento importante de la inflamación y del daño de la mucosa intestinal.
Otro de los problemas relacionados con la ingesta del gluten puede ser debido a una alergia. En este caso la reacción inmunitaria derivada de su consumo está mediada por inmunoglobulina E.
En el caso de la sensibilidad al gluten no celiaca, es muy importante realizar un buen diagnóstico diferencial, ya que no contamos con una prueba específica para este trastorno. Por ello, es fundamental descartar celiaquía y alergia, así como otras patologías inflamatorias intestinales con sintomatología similar.
En cuanto al tratamiento, tanto en celiaquía, sensibilidad al gluten o alergia, el principal punto fuerte y en común es la retirada del gluten de la dieta, así como demás pautas personalizadas al paciente, aprovechando esta situación para mejorar y reforzar unos buenos hábitos saludables.
En la actualidad nuestra alimentación esta basada en muchos casos por alimentos superfluos, ultraprocesados, de muy bajo o nulo valor nutricional. Se puede decir que nuestros genes prácticamente no se han modificado en los últimos 10000 años, y nosotros por el contrario hemos cambiado por completo, tanto en hábitos, rutinas, alimentación, ambiente… por lo que es normal que nuestro cuerpo oponga cierta resistencia a determinadas conductas.
¿Qué podemos hacer para prevenir tener problemas con el gluten en el futuro?
- Mantener unos buenos hábitos alimenticios.
- Cuidar nuestra flora intestinal: está comprobada la estrecha relación que existe entre un déficit de flora intestinal y un aumento de la permeabilidad intestinal. Tanto la microbiota como la mucosa intestinal son dos de nuestras defensas del exterior más importantes, por lo que mantener su integridad se ha convertido en una de nuestras mayores prioridades para tener una buena salud.
- Realiza ejercicio físico.
- Gestión del estrés, ansiedad, autocuidado.
- Ten en cuenta los contaminantes ambientales.
- Si ingieres alimentos con gluten intenta que: sean procedentes de fuentes de buena calidad. Es decir: pan de masa madre de larga fermentación, realiza pan casero, introduce harinas antiguas como la espelta, kamut o xeixa (no tan modificadas genéticamente como el trigo industrial), disminuye el consumo de bollería industrial, y el consumo de pan diario en general (tan presente en nuestra alimentación) aprovechando para introducir más vegetales, legumbres, granos enteros… mucho más interesantes nutricionalmente
Últimamente, ha crecido la corriente que pretende demonizar el gluten y eliminarlo de nuestras vidas. Y yo me pregunto, ¿realmente es el culpable de nuestros problemas digestivos, o de ciertas patologías?
En mi opinión, es más importante el tipo de cereal, su calidad, la frecuencia de consumo y por supuesto, el resto de nuestra alimentación diaria y estilo de vida.
Cabe destacar que, en ciertas patologías inmunitarias o inflamatorias, una dieta libre de gluten constituye una estrategia que puede mejorar sintomatología y pronóstico. No obstante, se trata de una estrategia más entre otras, que podemos utilizar en consulta en función de cada caso.
Si tenéis algún tipo de patología, malestar digestivo o simplemente queréis mejorar vuestra salud y hábitos alimentarios, os animo a poneros en manos de un profesional dietista-nutricionista que personalice vuestra alimentación, será la mejor decisión que podáis tomar 😉
Podéis reservar cita con nosotros a través de Doctoralia/Sanudiet, a través del teléfono 971201028 o el correo electrónico sanudiet@farmabonnin.com

Dietista-Nutricionista IB00189
Bibliografía:
· Giacomo Caio , Lisa Lungaro et al. Effect of Gluten-Free Diet on Gut Microbiota Composition in Patients with Celiac Disease and Non-Celiac Gluten/Wheat Sensitivity. Nutrients. 2020 Jun 19;12(6):1832
· Yolanda Sanz. Microbiome and Gluten. Ann Nutr Metab. 2015;67 Suppl 2:28-41.
· Karen M Lammers, Ruliang Lu, Julie Brownley, Bao Lu, Craig Gerard, Karen Thomas et al. Gliadin induces an increase in intestinal permeability and zonulin release by binding to the chemokine receptor CXCR3. Gastroenterology. 2008 Jul;135(1):194-204.e3.
· Julia König, Jerry Wells, Patrice D Cani, Clara L García-Ródenas, Tom MacDonald et al. Human Intestinal Barrier Function in Health and Disease. Clin Transl Gastroenterol. 2016 Oct 20;7(10): e196.
· Justin Hollon, Elaine Leonard Puppa, Bruce Greenwald, Eric Goldberg, Anthony Guerrerio et al. Effect of gliadin on permeability of intestinal biopsy explants from celiac disease patients and patients with non-celiac gluten sensitivity. Nutrients. 2015 Feb 27;7(3):1565-76.
· Danielle Cardoso-Silva, Deborah Delbue, Alice Itzlinger, Renée Moerkens, Sebo Withoff et al. Intestinal Barrier Function in Gluten-Related Disorders. Nutrients. 2019 Oct 1;11(10):2325.
· Bruce R Stevens, Ruby Goel, Kim Seungbum, Elaine M Richards, Richard C Holbert et al. Increased human intestinal barrier permeability plasma biomarkers zonulin and FABP2 correlated with plasma LPS and altered gut microbiome in anxiety or depression. Gut. 2018 Aug;67(8):1555-1557.


